Das Multiple Myelom ist eine bösartige Krebserkrankung des Knochenmarks. Eine große Hoffnung im Kampf gegen die bislang unheilbare Krankheit ruht auf neuen Immuntherapien, insbesondere auf der Behandlung mit CAR-T-Zellen. T-Zellen sind weiße Blutkörperchen, die der Immunabwehr dienen. In ihrem natürlichen Zustand sind sie gegenüber Tumorzellen weitgehend „blind“. Jedoch können sie durch gentechnologische Veränderungen in die Lage versetzt werden, als CAR-T-Zellen spezifische Ziel-Antigene, also Eiweißkörper, auf der Tumoroberfläche zu erkennen und die Krebszellen im Anschluss zu vernichten.
Folgenschwerer Rückfall bei Myelom-Patienten
Am Uniklinikum Würzburg (UKW) wurde unter Leitung von Prof. Dr. Hermann Einsele, dem Direktor der Medizinischen Klinik II, Ende des Jahres 2018 im Rahmen einer Studie erstmals ein intensiv vorbehandelter Myelom-Patient mit schlechter Prognose mit CAR-T-Zellen therapiert. Die Behandlung sprach geradezu spektakulär an: Innerhalb kürzester Zeit schien das Knochenmark komplett von Tumorzellen befreit zu sein, und auch die Myelom-Indikatoren im Blut des Patienten fielen unter die Nachweisgrenze. Doch dies war nur ein Sieg auf Zeit. Nach fünf Monaten kam es zu einem massiven Rückfall: Das Knochenmark war erneut mit Myelom-Zellen geflutet, und der Patient verstarb innerhalb weniger Wochen.
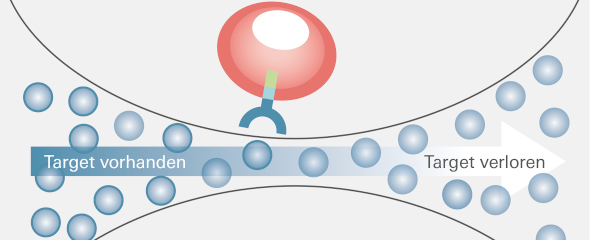
Das Ziel-Antigen ging verloren
Auf der Suche nach den Ursachen dieses folgenschweren Verlaufs deckten Forscher der Medizinischen Klinik II des UKW und des Würzburger Helmholtz-Instituts für RNA-basierte Infektionsforschung (HIRI) einen bedeutenden Resistenzmechanismus auf, den sie kürzlich in der Fachzeitschrift Nature Medicine veröffentlichten. Eine Schlüsselrolle in der beobachteten Resistenz spielt BCMA, ein in der CAR-T-Zell-Therapie genutztes Antigen auf der Oberfläche von Myelom-Zellen. „Wir haben zum Zeitpunkt des Rückfalls die Tumorzellen des Patienten untersucht und mussten feststellen, dass BCMA, die für den Behandlungserfolg entscheidende Zielstruktur, nun vollkommen fehlte“, berichtet Dr. Leo Rasche. Der Oberarzt der Medizinischen Klinik II des UKW ist der Initiator der Studie.
Genetische Variante profitiert vom Selektionsdruck
Um diesem zunächst unerklärlichen Verlust auf die Spur zu kommen, analysierten Wissenschaftler des HIRI per Einzelzell-Sequenzierung der RNA (Ribonukleinsäuren) das Genom tausender der fraglichen Myelom-Zellen. „Es zeigte sich, dass bei den Krebszellen, die während des Rückfalls neu entstanden, derjenige Genabschnitt fehlte, der den Code für das BCMA enthält“, berichtet Dr. Emmanuel Saliba, Leiter der Einzelzellanalyse am HIRI. Dahinter steckt nach Auffassung der Forscher eine durch die CAR-T-Zell-Therapie hervorgerufene Selektion. Dr. Rasche erläutert: „Neben der riesigen Mehrheit der Myelom-Zellen mit BCMA gab es wahrscheinlich schon vor der Behandlung mit CAR-T-Zellen vereinzelt eine genetische Variante ohne BCMA. Während die Zellen mit BCMA erfolgreich aufgespürt und eliminiert wurden, hatten die verbleibenden Zellen ohne BCMA einen so hohen Überlebensvorteil, dass sie sich in der Folge sprunghaft ausbreiten konnten.“
CAR-T-Zell-Therapien nicht nur auf ein Antigen richten
Diese Erkenntnis kann sich auf die Gestaltung künftiger CAR-T-Zell-Therapien auswirken. „Vieles spricht dafür, dass man mit CAR-T-Zellen nicht nur gegen ein spezifisches Antigen feuern sollte, sondern vielmehr zwei oder sogar drei Ziele gleichzeitig adressieren muss“, sagt Dr. Rasche. Technisch sei dies durchaus möglich: Man könne einem Patienten zwei CAR-T-Zell-Produkte gleichzeitig geben oder multispezifische CAR-T-Zellen einsetzen, die an ihrer Oberfläche mit mehreren Antigen-Rezeptoren ausgestattet sind. „Dadurch würde man den Selektionsdruck verteilen, und die Wahrscheinlichkeit, dass Tumorzellen überleben, würde bedeutend kleiner“, unterstreicht der Internist.
Prof. Dr. Einsele ergänzt: „Die Aktivität der CAR-T-Zellen ist beeindruckend. Umso wichtiger ist es, die Resistenzmechanismen noch besser zu verstehen, um diese zukunftsweisende Therapie weiter zu optimieren. Die Einzelzell-RNA-Sequenzierung hat sich dabei als ideales Screeningtool erwiesen.“ Prof. Dr. Jörg Vogel, geschäftsführender Direktor des Würzburger Helmholtz-Instituts: „Wir sind stolz darauf, mit unseren RNA-Technologien weltweit eine Vorreiterrolle einzunehmen und unser Know-how auch für die hiesige klinische Forschung bereitzustellen. Am HIRI ist es uns ein wichtiges Anliegen, mit unseren Technologien die biomedizinische Forschung am Wissenschaftsstandort Würzburg zu stärken.“
Genetisch vorbelastete Risikogruppe?
Neben dem Würzburger Patienten sind Dr. Rasche bislang zwei weitere ähnliche Resistenzfälle bei Myelom-Patienten in den USA und Kanada bekannt. Dennoch könne man die Häufigkeit derzeit noch nicht beurteilen. „Im Moment ist noch offen, ob dieser Mechanismus bei allen Patienten auftritt oder nur bei einer bestimmten Gruppe“, so Rasche. In diesem Zusammenhang ist eine weitere Beobachtung der Würzburger Forscher interessant: Bei etwa sechs Prozent aller Myelom-Patienten fehlt auch ohne CAR-T-Zell-Therapie bereits eines der ansonsten doppelt vorhandenen BCMA-kodierenden Gene. Dies könnte ein Hinweis auf ein erhöhtes Risiko für den beschriebenen Resistenzmechanismus sein.
Originalpublikation:
Da Vià, M.C., Dietrich, O., Truger, M., Arampatzi, P., Duell, J., Heidemeier, A., Zhou, X., Danhof, S., Kraus, S., Chatterjee, M., Meggendorfer, M., Twardziok, S., Goebeler, M., Topp, M.S., Hudecek, M., Prommersberger, S., Hege, K., Kaiser, S., Fuhr, V., Weinhold, N., Rosenwald, A., Erhard, F., Haferlach, C., Einsele, H., Kortüm K. M., Saliba, A., Rasche, L. (2021) Homozygous BCMA gene deletion in response to anti-BCMA CAR T cells in a patient with multiple myeloma. Nat Med